Módulo 7: Enfermagem na Atenção à Saúde da Mulher e da Criança: Parto e Nascimento
Unidade 4: Intercorrências Obstétricas e Neonatais
Avaliação e intervenção adequada e imediata

Na abordagem das emergências em pediatria é de vital importância à restituição fisiológica normal da criança para, posteriormente, completar o diagnóstico final, como também a etiologia do processo em andamento (CRUZ, 1998). É fundamental, portanto, a triagem inicial para que se diferencie uma situação de alto risco (emergência) de uma urgência, onde o pronto atendimento faz-se necessário, apesar de não haver ameaça imediata à vida.

As causas de PCR na faixa etária pediátrica estão relacionadas à idade, ao local do evento e às condições de saúde de base da criança. Para o recém-nascido, as condições da gestação materna tem grande influência no nascimento e na adaptação adequada à vida extrauterina, além de fatores genéticos antecipadamente determinados no decorrer do pré-natal. Além disso, a assistência à mulher no trabalho de parto e a avaliação das condições fetais favorecerão a identificação de fatores que levam ao risco para o momento do nascimento.
O atendimento no momento do nascimento também pode apresentar-se como situação pela qual o recém-nascido não consegue passar de modo adequado a adaptação à vida extrauterina.
No ambiente hospitalar, as causas mais frequentes de PCR são a sepse, falência respiratória, distúrbios metabólicos, reações às drogas e arritmias (FAGUNDES, 2005). Diferentemente do adulto, a PCR na faixa etária pediátrica pressupõe causas não cardíacas, e sim causas decorrentes de condições como o choque ou a falência respiratória (HOCKENBERRY, 2006; FAGUNDES, 2005). A causa da PCR no recém-nascido é a asfixia, e esta se encontra intimamente relacionada à sua adaptação da vida fetal para a vida extrauterina (BRASIL, 2011; AHA, 2010).
Aos profissionais de saúde envolvidos na assistência ao recém-nascido, no momento do nascimento, cabe a identificação precoce dos sinais e sintomas do paciente em risco. A enfermagem, responsável pelo cuidado direto e contínuo destes pacientes, tem como responsabilidade o reconhecimento dessas situações.
O primeiro passo consiste na avaliação dos sinais vitais. Isso poderá ser feito no momento da avaliação do APGAR ao nascimento. O choro fraco significa uma respiração não efetiva, com ventilação inadequada do recém-nascido. Além disso, a coloração da pele indica a adequada oxigenação dos tecidos, de fácil identificação visual (BRASIL, 2011). A American Heart Association (2010) recomenda que, para uma avaliação fidedigna, seja verificado o nível de oxigenação mediante uso de oximetria de pulso, que deverá estar disponível em sala de parto.
A verificação da frequência cardíaca é realizada mediante identificação e contagem da pulsação do cordão umbilical ou da ausculta cardíaca (ALMEIDA; GUINSBURG, 2011).
| Saiba Mais |
Acompanhem, na animação a seguir, os principais sinais de PCR - parada cardiorrespiratória, no recém-nascido de acordo com (CESAR et al., 1999; COLLET; OLIVEIRA, 2002):
Na sequencia, você conhecerá maiores detalhes do processo da PCR, siga o passo a passo:
1. O primeiro passo, que é a manutenção das vias aéreas permeáveis, requer a avaliação da respiração. No momento do nascimento essa avaliação é realizada verificando-se a intensidade do choro do recém-nascido Mediante a não ocorrência de uma respiração efetiva e consequente inconsciência do recém-nascido, há a “queda da língua”, que está presa à mandíbula inferior. A língua relaxa e cai para trás, obstruindo as vias aéreas; desse modo, faz-se necessária a desobstrução das vias aéreas, com manobra de retificação das mesmas mediante o posicionamento da cabeça com inclinação da mesma e elevação da mandíbula (BRASIL, 2011; COLLET; OLIVEIRA, 2002). Nesse momento, se houver excesso de secreções, estas devem ser aspiradas, primeiramente a boca e depois as narinas, delicadamente, com sonda traqueal conectada ao aspirador a vácuo, sobre pressão aproximada de 100mmhg (BRASIL, 2011).
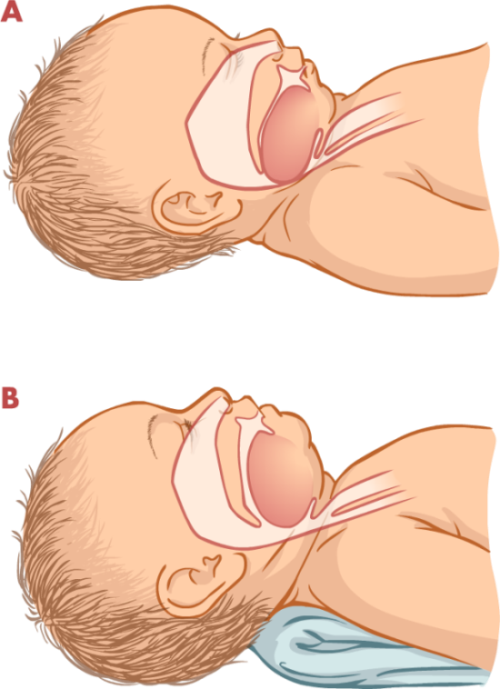
Figura 4.4: Tratamento da obstrução das vias aéreas pelo posicionamento
(a) O occipício proeminente flexiona o pescoço. A língua cai para trás, na faringe, podendo causar obstrução das vias aéreas.
(b) Maximize a potência das vias aéreas colocando o recém-nascido com o pescoço em uma posição neutra e fazendo que o trago da orelha fique à mesma altura que a parte superior (anterior) do ombro.
Fonte: JARVIS (2002).
É importante estar atento para não realizar a hiperextensão da cabeça, uma vez que esta manobra fecha as vias aéreas. A posição correta é céfalo declive (discreta extensão da cabeça), ou seja, posição neutra.
2. Após a execução dos passos iniciais, as frequências cardíaca e respiratória são avaliadas. Caso o recém-nascido não apresente respiração efetiva após a retificação das vias aéreas, a respiração de resgate é iniciada, mediante ventilação com pressão positiva, utilizando dispositivo bolsa-máscara-valva (FAGUNDES, 2005; BRASIL, 2011). Este passo deve ser iniciado no primeiro minuto de vida (60 segundos), considerado “minuto de ouro” (BRASIL, 2011).
A máscara utilizada para esta ventilação deve ter o tamanho adequado ao recém-nascido e cobrir boca e nariz, ajustando-se à face para que não ocorra o escape do ar. Durante a ventilação, deve-se observar a expansibilidade torácica do recém-nascido e manter uma frequência respiratória de 40 a 60 vezes por minuto (COLLET; OLIVEIRA, 2002).
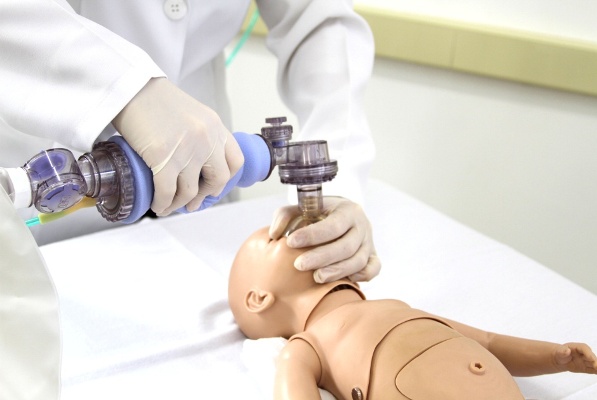
Figura 4.5 - Ventilação para recém-nascido.
Nesta figura é possível observar a técnica do aperto C-E (os 2 primeiros dedos de uma mão seguram a máscara contra a face do recém-nascido –“C” - e os últimos 3 dedos tracionam a mandíbula – “E”).
De acordo com Fagundes (2005), é importante ser considerada a intubação endotraqueal (procedimento realizado pelo médico) nas seguintes situações:
• Controle da ventilação inadequado pelo Sistema Nervoso Central.
• Obstrução funcional ou anatômica das vias aéreas.
• Trabalho excessivo de respiração.
• Necessidade de altos picos inspiratórios.
• Necessidade de ventilação mecânica.
• Necessidade de via aérea segura.
3. O terceiro passo da RCP é o restabelecimento da circulação mediante a compressão cardíaca. Após a retificação das vias aéreas e a verificação da necessidade de ventilação, palpa-se o pulso para determinar a presença de batimento cardíaco. No recém-nascido, a verificação é feita mediante a palpação do pulso braquial (na face interna do braço, entre o cotovelo e o ombro) ou femoral, uma vez que o mesmo possui um pescoço curto e, muitas vezes gordo, dificultando a palpação do pulso carotídeo. Isso causa demora na determinação do pulso e, consequentemente, no atendimento. A ausência de pulso ou FC< 60 bpm é considerada indicação suficiente para início da compressão cardíaca (COLLET; OLIVEIRA, 2002; FAGUNDES, 2005; ALMEIDA; GUINSBURG, 2011).

Figura 4.6 – Verificação do pulso em recém-nascido.
Essa manobra (compressão cardíaca) tem por objetivo estimular e manter a circulação sanguínea mediante compressões rítmicas e seriadas do tórax, realizadas sempre intercaladas com a ventilação na razão de 3:1 - três compressões para uma ventilação (AHA, 2010; BRASIL, 2011; ALMEIDA; GUINSBURG, 2011).
Nos recém-nascidos, deve-se envolver o tórax com ambas as mãos e exercer pressão com os polegares (técnica dos dois polegares) posicionados logo abaixo da linha intermamilar, poupando-se o apêndice xifoide, comprimindo de 1 a 2 centímetros em uma frequência de 120 batimentos por minuto.

Figura 4.7 – Compressão cardíaca em recém-nascido utilizando técnica dos dois polegares.
Outra técnica que pode ser aplicada é a técnica dos dois dedos, posicionando-se o dedo indicador e o médio no terço inferior do esterno, usando a outra mão como contraforte, no dorso do paciente (ALMEIDA; GUINSBURG, 2011). Em caso do recém-nascido estar em superfície rígida, não há necessidade de utilizar a mão como contraforte. Esta técnica é utilizada em caso de desproporção entre as mãos do reanimador e o tórax do recém-nascido.
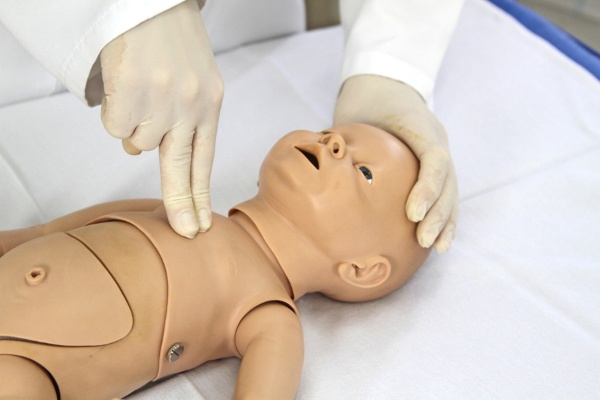
Figura 4.8 – Compressão cardíaca em recém-nascido utilizando a técnica dos dois dedos.
A primeira técnica descrita (dos dois polegares) é mais eficiente, uma vez que gera um maior pico de pressão sistólica e de perfusão coronariana; também é menos cansativa (ALMEIDA; GUINSBURG, 2011).
A profundidade da compressão cardíaca deve ser de 1/3 da distância anteroposterior do tórax do recém-nascido. Desse modo, é possível produzir um pulso palpável.
Almeida e Guinsburg (2011) ressaltam a importância de se permitir a reexpansão plena do tórax após a compressão, ou seja, que ele retorne ao seu estado inicial. Isso permite o enchimento das câmaras ventriculares e das coronárias.
Complicações da compressão cardíaca: fratura de costelas, pneumotórax e hemotórax e laceração do fígado.
Na próxima página daremos sequência ao estudo da ventilação pulmonar e compressão cardíaca. Acompanhe!







