Módulo 9: Projeto Terapêutico Singular Na Clínica Da Atenção Psicossocial
Unidade 1: Projeto Terapêutico Singular como ordenador do cuidado na Rede de Atenção Psicossocial
Construção do PTS
Divisão de responsabilidades
Para que o trabalho da equipe seja efetivo, é importante a definição clara das tarefas dos integrantes. Nesse aspecto, a estratégia de eleger o profissional de referência procura favorecer a continuidade e a articulação entre formulação, ações e reavaliações e promover uma dinâmica de continuidade do PTS. Isso não quer dizer que o profissional é o responsável pelo caso, mas, sim, é quem articula e acompanha o processo (BRASIL, 2009b).

A atuação do profissional de referência consiste na articulação de pequenos grupos de profissionais que participam ativamente no planejamento e na implementação do PTS. Qualquer componente da equipe de saúde, independentemente de sua formação, pode efetuar esse papel, preferencialmente se apresentar vínculo com o usuário (BRASIL, 2010). Podemos dizer que o profissional de referência estará mais próximo do usuário e da sua respectiva família, sendo ele normalmente procurado pelo grupo quando ocorre uma situação importante (OLIVEIRA, 2008c).
De qualquer modo,
a definição de profissionais de referência não anula a necessidade de definir responsáveis a cada uma das ações desenhadas no PTS, incluindo a pactuação de prazos para execução, definição de papéis e, algumas vezes, a definição de momentos de reavaliação do caso em equipe (BRASIL, 2010, p. 99).Avaliação e reavaliação
Conforme abordado no Manual de Política Nacional de Humanização, quando efetuamos a avaliação e a reavaliação do caso, discutimos a sua trajetória e, quando necessário, são realizadas correções. Considerando a importância da avaliação, devemos observar os seguintes aspectos (BRASIL, 2009b, p. 42-45):
Para que a avaliação seja efetiva, ressaltamos a importância da articulação entre a equipe, os indivíduos, o grupo social e os recursos disponíveis, conforme ilustramos na figura abaixo. A avaliação e reavaliação do PTS deve considerar:
Figura: Articulação entre os atores do PTS
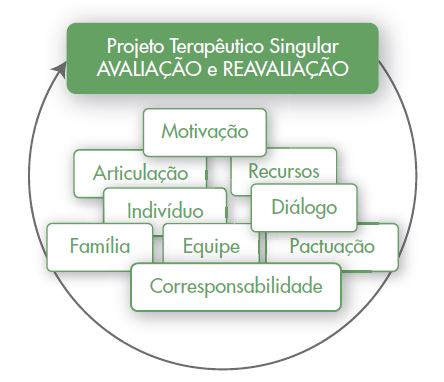 Fonte: dos autores
Fonte: dos autores
O PTS deve ser avaliado e reavaliado continuamente, o que pode contribuir para melhores resultados, já que constitui um processo dinâmico que pode e deve ser modificado durante o seu andamento, com o objetivo de conferir maior efetividade à ação e às necessidades do usuário. As avaliações e reavaliações poderão contar com uma rotina de discussões e revisões conforme a necessidade tanto do grupo de profissionais envolvidos como dos usuários. Quando essa ação não acontece de maneira planejada e contínua, o projeto terapêutico pode não atingir os objetivos esperados (BRASIL, 2010).
Ressaltamos que a prática de acompanhamento dos PTSs pode acontecer com a reunião de um subgrupo composto pelos profissionais diretamente ligados ao problema em questão, entre eles o profissional de referência, não acarretando a repetição e burocratização da condução dos casos. Essa prática deve garantir a continuidade da avaliação e reavaliação do processo terapêutico sem que ocorra a burocratização do cuidado, do acesso e da organização do serviço.
| Saiba Mais |
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Política Nacional de Humanização. Atenção Básica. Cadernos HumanizaSUS, série B. Textos Básicos de Saúde, v. 2, Brasília, DF, 2010, 256p. Disponível AQUI.
Neste estudo, abordamos o conceito, os objetivos e a construção do PTS. Como você pôde verificar, a prática do PTS é um é um desafio para os serviços e para as equipes de saúde (OLIVEIRA, 2008b; BRASIL, 2010), motivo que reitera a importância do envolvimento de profissionais, usuários e familiares nesse contexto.